Kontrola lékařského termínu
Kontrolujte správnost lékařského termínu
Nejspíš jste slyšeli oba výrazy - kolonoskopie a koloskopie - a nevěděli, který je správný. Možná jste to dokonce slyšeli od lékaře, od přítele nebo viděli v nějakém článku. A teď se ptáte: který termín použít? Který je správný? A proč se to vůbec liší?
Kolonoskopie je správný termín
Kolonoskopie je jediný správný lékařský termín. Všechny odborné knihy, lékařské příručky, zdravotnické systémy a vědecké studie používají právě tento tvar. Slovo pochází z řečtiny: kolon znamená tlusté střevo, a skopie znamená prohlížení. Tedy doslova „prohlížení tlustého střeva“.
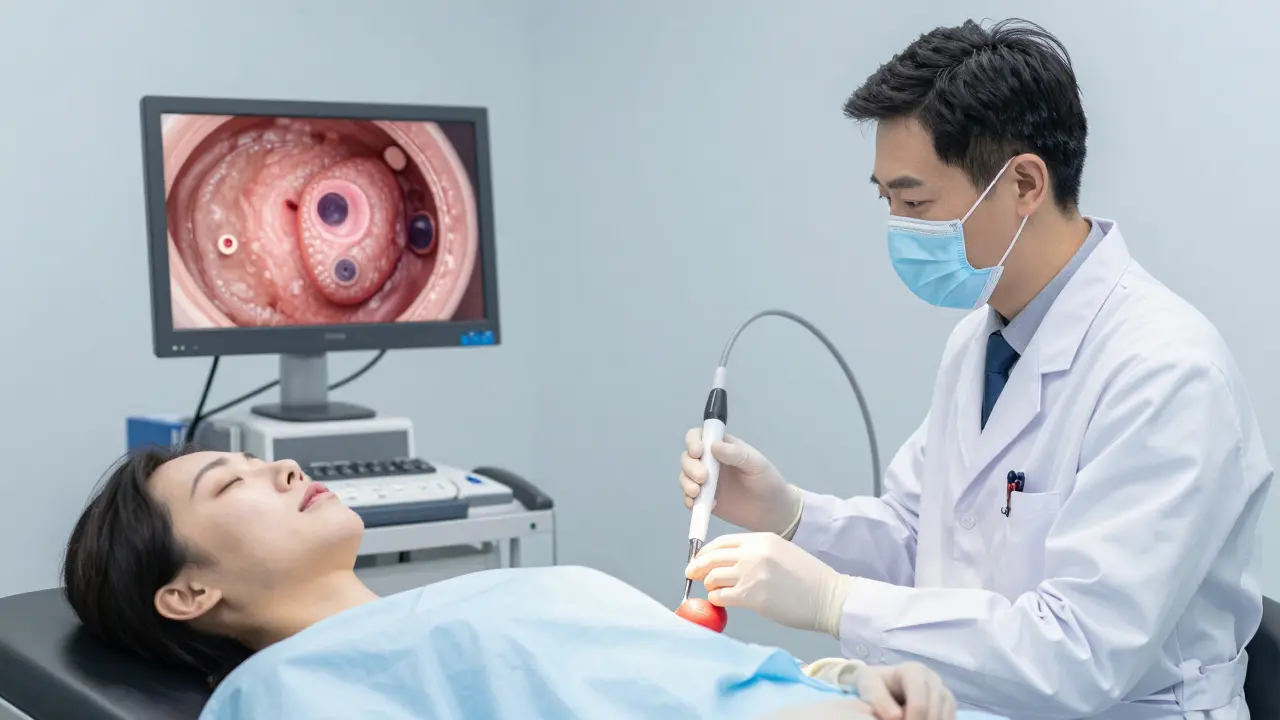
Kolonoskopie je vyšetření, při kterém lékař vloží tenkou, pružnou hadici s kamerou (tzv. kolonoskop) přes anální otvor a postupně prohlíží celé tlusté střevo - od konečníku až po slepé střevo. Kamera přenáší obraz na monitor, takže lékař vidí stěny střeva v reálném čase. Pokud najde nějakou nepravidelnost, jako je polyp nebo zánět, může hned vzít vzorek (biopsii) nebo polyp odstranit - všechno během jednoho vyšetření.
Koloskopie je chybný výraz
Koloskopie není správné slovo. Neexistuje v žádné odborné lékařské slovníkové příručce, ani v českém lékařském jazyce. Je to běžná chyba, která vzniká kvůli zjednodušení nebo nesprávnému slyšení. Lidé si často myslí, že slovo má začínat na „kolo-“, protože „kolo“ je běžné slovo, které zní podobně. Ale „kolon“ není „kolo“. Tlusté střevo se jmenuje kolon, ne „kolo“.
Tato chyba je podobná jako říkat „apendicitis“ místo „apendicitida“ nebo „mikroskopie“ místo „mikroskopie“. Zní to téměř stejně, ale technicky je to špatně. A v medicíně je přesnost důležitá. Když řeknete „koloskopie“, lékař vás pochopí, ale v dokumentaci to bude zapsáno jako kolonoskopie. A když budete hledat informace online, přesný termín vám pomůže najít spolehlivé zdroje.
Proč je důležité používat správný termín?
Přesné pojmenování nemá jen význam pro lékaře. Má vliv i na vás jako pacienta. Když hledáte informace o vyšetření, použití správného slova - kolonoskopie - vám pomůže najít přesné výsledky v Google nebo v databázích jako PubMed. Pokud zadáte „koloskopie“, můžete narazit na neověřené weby, blogy nebo dokonce falešné informace, které se opírají o tuto chybu.
Kromě toho, když vyplňujete formuláře pro zdravotní pojišťovnu, lékařskou anamnézu nebo zápis v elektronické zdravotní kartě, musí být termín správný. Chybné označení může způsobit zpoždění, špatnou klasifikaci nebo dokonce problémy s odškodněním. Všechny zdravotnické systémy v Česku a v EU používají standardizované kódy - například ICD-10 kód K92.1 pro kolonoskopii. Žádný systém nezná kód pro „koloskopii“.
Co se děje během kolonoskopie?
Před vyšetřením je důležité čistě střevo. To znamená, že dva dny před vyšetřením jíte jen lehkou stravu, a den před vyšetřením pijete speciální lék, který vyčistí střevo. Je to nepříjemné, ale nezbytné. Pokud není střevo úplně čisté, lékař nemůže vidět všechny malé polypy nebo změny.
V den vyšetření dostanete mírné uspávání. Vyšetření trvá obvykle 20 až 40 minut. Nepocítíte bolest - jen tlak a občas pocity plnosti. Lékař pomalu pohybuje kolonoskopem a prohlíží stěny. Pokud najde polyp, odstraní ho hned. To je důležité, protože většina rakovin tlustého střeva vzniká z polypů, které se pomalu mění.
Po vyšetření se probudíte a budete se cítit trochu ospale. Někdo má mírné křeče nebo plynatost, ale to brzy minie. Většina lidí se vrátí k běžné činnosti už večer nebo druhý den.
Kdo by měl kolonoskopii dělat?
Podle doporučení České společnosti pro gastroenterologii a hepatologii by měli lidé začít s pravidelnou kolonoskopii ve věku 50 let. Pokud máte rodinnou anamnézu rakoviny tlustého střeva, může být doporučeno začít už ve 40 letech.
Nežádoucí příznaky, které mohou naznačovat potřebu vyšetření:
- Trvalá změna stolice (průjem nebo zácpa) déle než týden
- Krev ve stolici nebo černá, výrazně tmavá stolice
- Nevysvětlitelná hmotnostní úbytek
- Trvalé bolesti břicha nebo křeče
- Neustálé pocit plnosti po jídle
Ne každá krev ve stolici znamená rakovinu. Může to být i hemoroidy nebo zánět. Ale pokud se to stane, neodkládejte vyšetření. Časná detekce je klíč k úspěšnému léčení.
Co je rozdíl mezi kolonoskopii a jinými vyšetřeními?
Kolonoskopie není jediné vyšetření tlustého střeva. Existují i jiné metody, ale žádná z nich není tak přesná:
- Rektoskopie - prohlíží jen konečník a poslední část tlustého střeva. Nepřehlédne polypy v horní části střeva.
- CT kolonografie (virtuální kolonoskopie) - používá počítačovou tomografii. Není invazivní, ale neumožňuje odstranit polypy. Pokud najde podezřelou změnu, musíte přesto absolvovat kolonoskopii.
- Stolice na skrytou krev - jednoduchý test, který hledá krev ve stolici. Je dobrý pro screening, ale nevidí polypy. Pokud je test pozitivní, kolonoskopie je nevyhnutelná.
Kolonoskopie je jediná metoda, která kombinuje vyšetření, diagnostiku a léčbu v jednom kroku. To je důvod, proč je stále zlatým standardem.
Je kolonoskopie bezpečná?
Ano, kolonoskopie je velmi bezpečná. Komplikace jsou vzácné - v méně než 1 % případů. Nejčastější riziko je malá perforace (průnik stěny střeva), ale to se stává jen u lidí s předchozími záněty nebo operacemi. Další riziko je krvácení po odstranění polypu, ale i to se dá většinou řešit hned během vyšetření.
Největší „riziko“ je nepříjemnost přípravy. Ale pokud se rozhodnete pro kolonoskopii, je to nejlepší, co můžete pro své zdraví udělat. Rakovina tlustého střeva je druhou nejčastější příčinou úmrtí na rakovinu v Česku. A zároveň je jednou z nejčastěji předcházitelných - pokud se necháte vyšetřit včas.
Co dělat po kolonoskopii?
Po vyšetření se doporučuje:
- Neřídit auto nebo pracovat s těžkými stroji do 24 hodin (kvůli uspávání)
- Pít dostatek tekutin, aby se zamezilo dehydrataci
- Nejíst těžké jídlo první den - raději lehké polévky, ovesnou kaši, banány
- Upozornit lékaře, pokud se objeví silná bolest, horečka nebo velké krvácení
Pokud byl odstraněn polyp, lékař vám řekne, kdy máte příští kontrolu. To může být za 1, 3 nebo 5 let - podle velikosti, počtu a typu polypů.
Co když se bojím kolonoskopie?
Je to úplně normální. Mnoho lidí se bojí nejen bolesti, ale i neznámého. Ale dnes je to úplně jiné než před 20 lety. Usnout můžete, bolest nebudete cítit, a vyšetření je rychlé. Mnoho lidí si dokonce nevzpomene, že to bylo.
Největší strach je často příprava. Ale většina lidí, kteří to jednou udělali, říká: „To bylo horší, když jsem o tom přemýšlel.“
Pokud máte strach, řekněte to lékaři. Může vám vysvětlit, co se bude dít, a pomoci vám se uvolnit. Některé kliniky nabízejí i konzultaci s psychologem před vyšetřením - a to je úplně v pořádku.
Co se stane, když kolonoskopii neuděláte?
Rakovina tlustého střeva se vyvíjí pomalu - obvykle 10 až 15 let. Polyp se postupně mění v rakovinu. Pokud necháte vyšetření, můžete přijít o šanci zastavit to dříve. Až se rakovina projeví příznaky, je často pozdě. Léčba je náročnější, delší a méně úspěšná.
Na druhou stranu, pokud se necháte vyšetřit včas, je šance na úplné vyléčení téměř 90 %. A to jen proto, že jste přišli na kolonoskopii.
Je kolonoskopie stejná jako koloskopie?
Ne, kolonoskopie je správný lékařský termín, zatímco koloskopie je běžná chyba. Koloskopie neexistuje v odborné medicíně a neměla by se používat v žádném zdravotnickém kontextu.
Proč se lidé spletou a říkají koloskopie?
Lidé si často myslí, že slovo začíná na „kolo“, protože zní podobně jako „kolo“. Ale správný kořen je „kolon“, což je řecké slovo pro tlusté střevo. Tato chyba vzniká z nesprávného slyšení nebo zjednodušení v hovorové řeči.
Je kolonoskopie bolestivá?
Většina lidí nepociťuje bolest, protože dostávají mírné uspávání. Můžete cítit tlak nebo pocity plnosti, ale ne bolest. Po vyšetření můžete mít mírné křeče, ale ty brzy zmizí.
Kdy mám začít s kolonoskopii?
Doporučuje se začít ve věku 50 let. Pokud máte blízkého příbuzného s rakovinou tlustého střeva, může být doporučeno už ve 40 letech. Pokud máte příznaky jako krev ve stolici nebo nevysvětlitelný úbytek hmotnosti, vyšetření byste měli provést okamžitě.
Může kolonoskopie předcházet rakovině?
Ano, přesně tak. Kolonoskopie nejen detekuje rakovinu, ale odstraní polypy, které by se mohly později proměnit v rakovinu. Tímto způsobem předchází vzniku rakoviny. Je to jedna z nejúčinnějších prevencí v medicíně.